Antybiotykoterapia to skuteczny sposób leczenia chorób o podłożu bakteryjnym, a same antybiotyki są jednymi z najczęściej stosowanych leków zarówno u dzieci, jak i u dorosłych. Jednym z najczęstszych objawów niepożądanych antybiotyku jest wysypka skórna.
Wysypka po antybiotyku - przyczyny, objawy i leczenie. Poradnik 2026
Zaktualizowano: 11.02.2026 10:04
Wysypka po antybiotyku - przyczyny
Działanie niepożądane leków można podzielić na immunologiczne oraz nieimmunologiczne, z przewagą tych drugich. Zwykle są to przewidywalne skutki działania farmakologicznego leku, często zależne od dawki oraz stanu ogólnego pacjenta.
Reakcje immunologiczne można podzielić na cztery typy:
typ I: natychmiastowe (anafilaksja, pokrzywka, obrzęk naczynioruchowy);
typ II: rzadkie, przez przeciwciała niszczące komórki;
typ III: kompleksy immunologiczne (np. zapalenie naczyń);
typ IV: opóźnione (najczęściej skórne, np. zespół Stevensa-Johnsona).
Przyczyny nieimmunologiczne nie są związane z układem odpornościowym, lecz m.in. z toksycznością leku, interakcją z innymi lekami, zaburzeniami metabolicznymi (np. niewydolność nerek lub wątroby) oraz nieprawidłowościami flory bakteryjnej (np. grzybice, trądzikopodobne zapalenie mieszków).
Osutki, które pojawiają się po kilku dniach od rozpoczęcia przyjmowania antybiotyku, mogą również być spowodowane interakcją pomiędzy substancją czynną preparatu, a toczącą się infekcją. Wysypce tej może towarzyszyć świąd, jednak zwykle o mniejszym nasileniu niż w przypadku pokrzywki.
Antybiotyki beta- laktamowe stanowią najczęstszą przyczynę nadwrażliwości polekowej o podłożu immunologicznym.
Wysypka po antybiotyku - objawy
Pojawienie się wysypki po antybiotyku może wzbudzić niepokój, zwłaszcza, gdy towarzyszą jej inne objawy ogólne. Jej postać może się różnić w zależności od rodzaju reakcji - od łagodnych, swędzących plamek, po rzadkie, ale groźne dla życia reakcje ogólnoustrojowe.
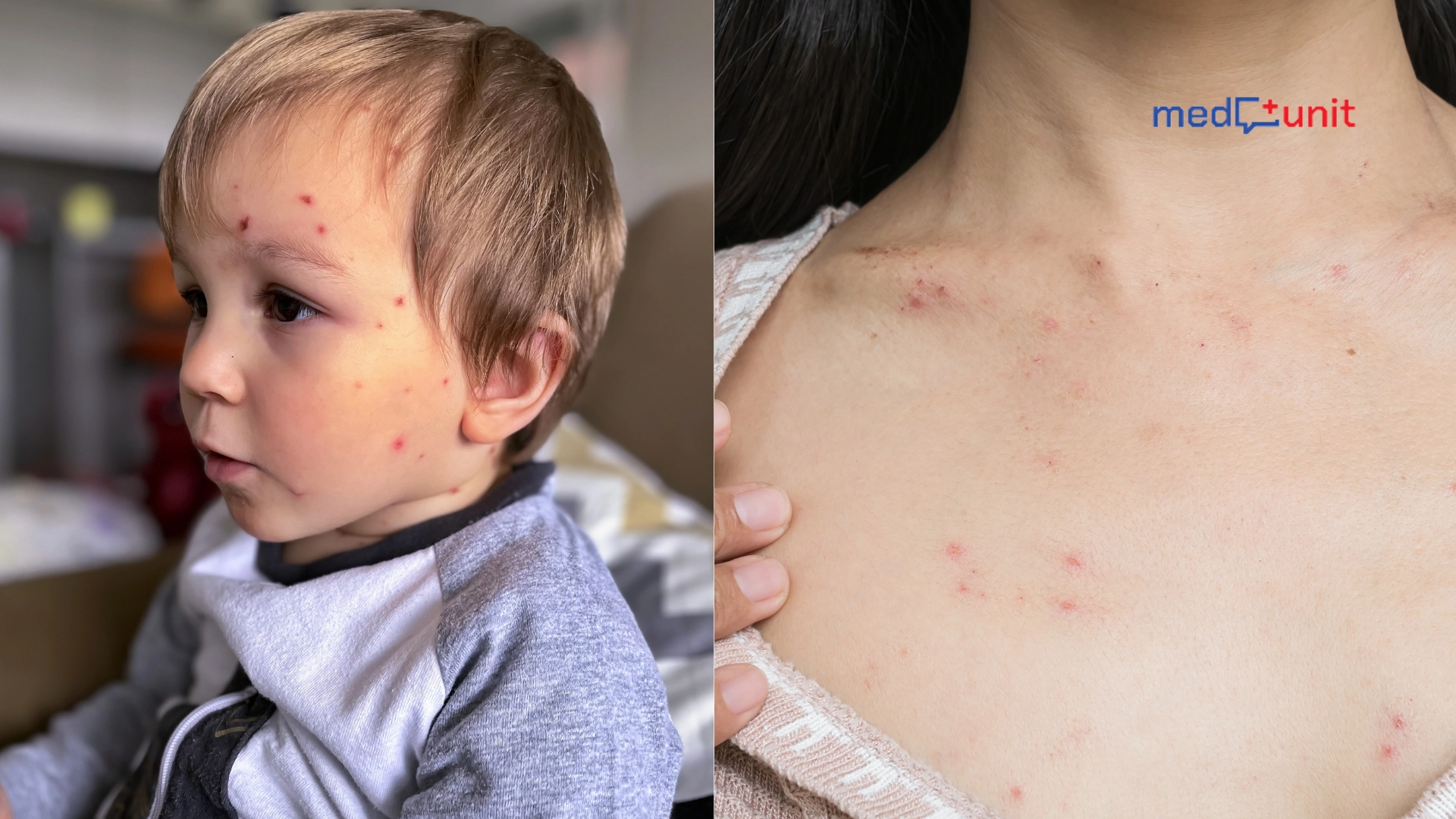
Najczęściej obserwowanym objawem będzie wysypka o drobnych różowych plamkach i grudkach, pojawiająca się symetrycznie na tułowiu i kończynach dolnych, zwykle po 7-14 dniach od rozpoczęcia przyjmowania antybiotyku. Jeśli pacjent przyjmował wcześniej antybiotyk, reakcja skórna może się pojawić szybciej (nawet 1-3 dni).
Występowaniu wysypki może towarzyszyć świąd skóry, gorączka oraz zmiany w morfologii krwi. Drugim, co do częstości, typem reakcji skórnej jest pokrzywka, która się objawia jako nagle pojawiające się swędzące bąble.
Rzadziej pojawiają się nietypowe reakcje skórne jak np. krostkowa wysypka ostra (AGEP), trądzikopodobne zmiany skórne czy zespół DRESS – ciężka reakcja polekowa z gorączką, powiększeniem węzłów chłonnych oraz zajęciem narządów wewnętrznych.
Czy wysypka po antybiotyku jest groźna?
Choć większość pojawiających się wysypek po zażyciu antybiotyku ma łagodny przebieg, warto mieć na uwadze, że w niektórych przypadkach mogą one sygnalizować poważniejszą reakcję alergiczną, jaką jest anafilaksja. Jest to stan zagrożenia życia, który wymaga interwencji medycznej i domięśniowego podania adrenaliny.
Najcięższą postacią występowania nadwrażliwości na antybiotyk jest zespół Stevensa-Johnsona (SJS) lub toksyczna nekroliza naskórka (TEN). Są to rzadkie, ale bardzo poważne schorzenia, w których dochodzi do masywnego złuszczania się naskórka oraz uszkodzenia błon śluzowych. Przebieg jest zwykle bardzo ciężki i wymaga leczenia szpitalnego.
Wysypka na twarzy po antybiotyku
Wysypka po antybiotyku pojawiająca się na twarzy może być wynikiem reakcji alergicznej lub działania niepożądanego preparatu. Tetracykliny oraz niektóre fluorochinolony należą do antybiotyków światłouczulających (fotouczulających), co oznacza, że może dojść do powstania zmian skórnych po ekspozycji skóry na promienie słoneczne.
Zmiany skórne po tetracyklinach czy fluorochinolonach mogą przypominać silne oparzenie słoneczne, co odróżnia je od typowej alergii.
Wysypka u niemowlaka po antybiotyku
Wiele chorób wieku dziecięcego może przebiegać z towarzyszącą wysypką przez co rozpoznanie podłoża występujących zmian skórnych może w niektórych przypadkach stanowić spore wyzwanie. Penicyliny oraz aminopenicyliny to najczęstsze grupy antybiotyków przepisywanych dzieciom. Działania niepożądane antybiotyków są stosunkowo częste, jednak w przypadku ich wystąpienia zawsze warto skonsultować się z lekarzem.
Niepożądane reakcje polekowe na antybiotyki można podzielić na natychmiastowe, gdzie objawy pojawiają się zwykle do godziny od podania leku oraz opóźnione - w których osutka plamisto-grudkowa występuje zwykle 6–10 dni od podania pierwszej dawki antybiotyku lub w ciągu 3 dni w przypadku kolejnej ekspozycji.
Ile trwa wysypka po antybiotyku?
Wysypka po antybiotyku może utrzymywać się od kilku dni do 1-2 tygodni, w zależności od jej nasilenia, mechanizmu powstania oraz tego, czy doszło do odstawienie antybiotyku i wdrożenia leczenia.
Łagodna osutka polekowa zwykle znika po kilku dniach po odstawieniu leku, podczas gdy pokrzywka często przestaje być widoczna po 24-72 godzinach. Zmiany powstałe na podłożu fotouczulającym mogą się nieco dłużej utrzymywać - nawet do 2 tygodni. Cięższe przypadki mogą wymagać hospitalizacji i goić się tygodniami.
Leczenie wysypki po antybiotyku. Co na wysypkę po antybiotyku?
W przypadku zaobserwowania u siebie wysypki po antybiotyku warto w pierwszej kolejności skonsultować się z lekarzem, gdyż w niektórych sytuacjach konieczne będzie odstawienie leku. Przed wizytą u lekarza warto zastanowić się po jakim czasie doszło do pojawienia się zmian skórnych, czy występowały dodatkowo jakieś inne objawy (np. świąd, gorączka, trudności z oddychaniem) oraz jaki był wygląd i rozmieszczenie wysypki.
Leki przeciwhistaminowe są często wykorzystywane w leczeniu reakcji alergicznych, takich jak m.in. wysypka lub pokrzywka. Do tej grupy leków można zaliczyć takie preparaty jak: Clatra Allergy, Jovesto, Allertec, Contrahist allergy.
W leczeniu miejscowym wykorzystuje się również glikokortykosteroidy, które zmniejszają świąd, zaczerwienienie, wysypkę i stan zapalny. Do popularnych preparatów należą: Hydrocortisonum krem, Maxicortan krem, Foxill żel, Fenistil żel.
W przypadku dzieci, powinno się unikać samodzielnego podawania leków przeciwhistaminowych, szczególnie jeśli nie były wcześniej zalecone przez lekarza.
FAQ Wysypka po antybiotyku
Wystąpienie wysypki po tygodniu od przyjęcia antybiotyku jest typowym zjawiskiem dla reakcji nadwrażliwości typu późnego. Tego typu reakcja skórna najczęściej przyjmuje postać osutki plamisto-grudkowej (różowe plamki, które mogą się zlewać, zajmując tułów i kończyny). Tego typu wysypka ma zwykle łagodniejszy przebieg, niż ta, która powstaje jako reakcja natychmiastowa.
Antybiotyk Zinnat w swoim składzie zawiera cefuroksym, czyli antybiotyk z grupy cefalosporyn. Choć jest to lek należący do innej klasy niż penicyliny, u niektórych pacjentów może dochodzić do wystąpienia reakcji krzyżowej (u ok. 3–10% osób uczulonych na penicylinę wystąpi reakcja na cefalosporyny).
Amotaks zawiera amoksycylinę, czyli najczęściej przepisywaną półsyntetyczną penicylinę. W przypadku pojawienia się wysypki należy zwrócić się do lekarza POZ. Gdy dodatkowo towarzysza objawy takie jak duszność, chrypka, obrzęk warg/języka, wymioty lub zasłabnięcie, należy jak najszybciej udać się na szpitalny oddział ratunkowy.
Amoksiklav to połączenie amoksycyliny i kwasu klawulanowego. Wysypka najczęściej wygląda jak ta, która występuje po amoksycylinie. Zmiany skórne mają najczęściej charakter łagodny, które ustępują po odstawieniu lub zmianie leku.
Augmentin w swoim składzie zawiera te same substancje co Amoksiklav. W leczeniu wysypki, lekarz może zalecić stosowanie leków przeciwalergicznych, kremy łagodzące, oraz obserwację/ewentualną zmianę antybiotyku. Nie zaleca się przerywania leczenia na własną rękę.
Ospamox jest kolejnym preparatem, który w swoim składzie zawiera amoksycylinę. Do lekarza należy się zgłosić, gdy wysypce towarzyszy gorączka, znaczny świąd. W przypadku pojawienia się takich objawów jak obrzęk języka/gardła, duszność, spadek ciśnienia, należy niezwłocznie oddać się na szpitalny oddział ratunkowy.
Decyzję o odstawieniu leku powinien podjąć lekarz po ocenie rodzaju wysypki, a także uwzględnieniu objawów towarzyszących czy stanu ogólnego pacjenta. Samodzielne odstawienie antybiotyku może utrudniać wyleczenie infekcji, sprzyjać nawrotom choroby oraz zwiększać ryzyko oporności bakterii.
Bibliografia
Inni czytali również

03.06.2025

03.06.2025

23.05.2025
